- 首页 > 正文
NDT丨蛋白尿还是白蛋白尿?IgA肾病风险预测的关键指标再评估
发表时间:2025-05-23 15:55:27
摘要
IgA肾病是一种高度异质性的疾病,其在地理分布、遗传易感性、临床病程、潜在致病途径以及对治疗的反应等方面都存在差异。目前,IgA肾病的发病机制主要由“多重打击”假说解释:循环中半乳糖缺乏型IgA1(Gd-IgA1)增多,并与特异性抗体结合形成免疫复合物,沉积在肾小球内,进而引发系膜细胞活化、细胞因子释放、补体系统激活和肾小球损伤,最终导致血尿、蛋白尿、肾小管间质纤维化和肾功能下降。这种复杂的发病机制决定了IgA肾病的多样性和治疗的复杂性。有研究显示,50%的成年IgA肾病患者在确诊后的10.8年内会经历肾衰竭或死亡。
二、蛋白尿在IgA肾病中的重要意义
大量研究证实,蛋白尿是IgA肾病疾病进展的重要危险因素。早期来自多伦多肾小球肾炎登记处的一项对542例IgA肾病患者的研究表明,当平均每日蛋白尿>1 g时,患者的预后明显变差。这一阈值随后被纳入国际指南和临床试验的纳入标准。一项对13项对照试验的荟萃分析也显示,早期(9个月)蛋白尿的减少与血清肌酐翻倍、肾衰竭或死亡的复合结局风险降低密切相关。
基于这些研究结果,美国食品药品监督管理局(FDA)和欧洲药品管理局(EMA)等监管机构认可将蛋白尿减少作为评估治疗对肾衰竭进展影响的替代终点,并以此为依据加速批准新的治疗方法,这极大地改变了IgA肾病的临床试验格局。
Faucon等人在瑞典肾脏登记处进行的一项大规模研究纳入了1269例成年IgA肾病患者,研究发现,与<0.3 g/d相比,时间平均尿白蛋白与肌酐比值(UACR)升高与主要不良肾脏事件(MAKE,包括肾脏替代治疗和估计肾小球滤过率下降超过30%)之间存在显著关联。即便UACR处于0.3~1.0 g/g这一以往认为风险较低的范围,患者发生不良肾脏事件的风险依然较高。而且,任何水平UACR的降低都与更好的肾脏预后相关,无论基线值如何。
英国肾脏罕见疾病(RaDaR)登记处的数据也支持这一结论。该研究纳入了2299例成人和140例儿童IgA肾病患者,结果显示,即使是蛋白尿水平<1 g/d的患者,也有相当大的肾衰竭风险。其中,时间平均蛋白尿在0.44~0.88 g/g的患者,约30%在确诊后10年内发展为肾衰竭;时间平均蛋白尿<0.44 g/g的患者,约20%在10年内发展为肾衰竭。这些研究共同强调了重新思考IgA肾病蛋白尿目标和长期风险评估的必要性。
三、白蛋白尿在IgA肾病中的应用现状
在大多数肾脏疾病(包括IgA肾病)中,白蛋白是尿液中含量最丰富的蛋白质。然而,在IgA肾病以及其他肾小球疾病中,白蛋白尿作为预后风险因素的报道并不常见。
在糖尿病肾病中,白蛋白尿作为筛查指标、疾病进展和心血管疾病预后风险因素的作用已得到充分证实。但在IgA肾病领域,由于大多数临床试验以蛋白尿而非白蛋白尿作为纳入标准和主要终点,短期内白蛋白尿不太可能广泛取代蛋白尿的测量。
虽然尿液中的总蛋白和白蛋白密切相关,但它们所关联的风险可能并不完全相同。非选择性蛋白尿(即含有免疫球蛋白等高分子量蛋白质的蛋白尿)在IgA肾病中预示着更差的预后。此外,Gd-IgA1的尿排泄意义尚未完全明确,但它可能在IgA肾病导致的肾小管间质纤维化中发挥特定作用。
目前,学术界和产业界正在美国肾脏基金会的推动下,共同系统评估和比较了在包括IgA肾病在内的各种病因所致CKD患者中,测量尿蛋白(白蛋白尿与蛋白尿)的最佳方法,涉及CKD的诊断、预后评估、疾病进展监测以及现有和新疗法的药物疗效评估等方面(图1)。
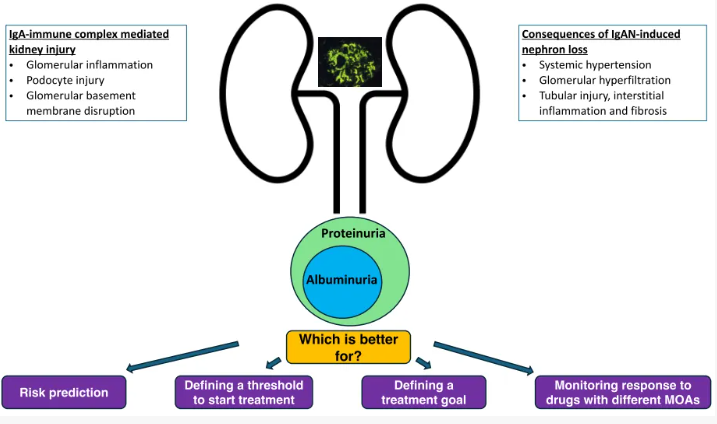
图1. 探索蛋白尿或白蛋白尿在IgA肾病中的应用
此外,蛋白尿和白蛋白尿的测量准确性会受到多种因素的影响。在临床试验中,目前的金标准是测量24小时尿蛋白与肌酐比值,这种方法可以最大程度减少蛋白尿排泄的昼夜变化,并降低 24小时样本收集时间差异带来的误差。但24小时尿液收集过程繁琐,患者依从性差,常导致收集不准确。而且,蛋白尿(和白蛋白尿)并非疾病活动的特异性指标,它可能由多种原因引起,如肾小球高滤过、慢性肾小球瘢痕形成、足细胞损伤等。
四、新型疗法与生物标志物的探索
随着针对IgA肾病的新型疗法不断开发,包括针对黏膜免疫系统、B细胞、补体系统和内皮素系统的疗法,如何确定个体患者对特定疗法的反应成为临床亟待解决的问题。目前,除了白蛋白尿、蛋白尿和eGFR 外,迫切需要可靠的生物标志物来指导治疗选择。当前的临床试验正在收集生物样本库样本,通过比较对特定疗法有反应和无反应患者的生物标志物谱差异,可能会发现有用的生物标志物。
新开发的疗法可能通过不同机制影响白蛋白尿和蛋白尿,如通过血流动力学变化、直接稳定足细胞细胞骨架、减少肾小球炎症或减少Gd-IgA1的产生和肾小球沉积等。因此,评估这些新型疗法下白蛋白尿、蛋白尿与长期预后之间的关系至关重要。
国际IgA肾病风险预测工具利用八个变量来确定肾活检后7年内eGFR下降50%或发展为肾衰竭的风险,但该工具在确定治疗选择和筛选高风险肾功能下降患者用于临床试验方面尚未得到验证,相关研究仍在进行中。新型生物标志物,如肾脏微小RNA,可能有助于进一步完善风险预测工具。
五、总结
越来越多的研究不断证实,即使是低水平的白蛋白尿和蛋白尿,IgA肾病患者也存在显著的肾功能下降风险。以往认为只有蛋白尿大于1 g/d的IgA肾病患者才会有长期进行性肾脏疾病风险的观念正在改变。如果待白蛋白尿和蛋白尿水平升高才进行治疗,此时肾小球损伤可能已经形成,长期来看不太可能获得最佳治疗效果。因此,未来的IgA肾病临床试验和真实世界研究应关注早期干预是否能带来长期益处。通过疾病登记处跟踪患者的长期预后,是下一步研究的合理方向。这将有助于更全面地了解IgA肾病的疾病进程,为制定更有效的治疗策略提供依据。
参考文献:Cheung CK, et al. Nephrol Dial Transplant. 2024 Dec 20;40(1):1-3. doi: 10.1093/ndt/gfae151.
IgA肾病是导致全球慢性肾脏病(CKD)和肾衰竭(KF)的重要原因之一。近年来的研究表明,尽管有标准治疗方案,大多数IgA肾病患者仍面临着终生发展为肾衰竭的风险。蛋白尿和白蛋白尿在IgA肾病的疾病进展和风险预测中具有重要意义,对它们的深入研究有助于优化IgA肾病的治疗和管理。本文对近期英国莱斯特大学Jonathan Barratt教授等发表在欧洲肾脏协会-欧洲透析和移植协会(ERA-EDTA)官方期刊Nephrology Dialysis Transplantation(NDT)上的一篇综述进行了整理,以飨读者。
IgA肾病是一种高度异质性的疾病,其在地理分布、遗传易感性、临床病程、潜在致病途径以及对治疗的反应等方面都存在差异。目前,IgA肾病的发病机制主要由“多重打击”假说解释:循环中半乳糖缺乏型IgA1(Gd-IgA1)增多,并与特异性抗体结合形成免疫复合物,沉积在肾小球内,进而引发系膜细胞活化、细胞因子释放、补体系统激活和肾小球损伤,最终导致血尿、蛋白尿、肾小管间质纤维化和肾功能下降。这种复杂的发病机制决定了IgA肾病的多样性和治疗的复杂性。有研究显示,50%的成年IgA肾病患者在确诊后的10.8年内会经历肾衰竭或死亡。
二、蛋白尿在IgA肾病中的重要意义
大量研究证实,蛋白尿是IgA肾病疾病进展的重要危险因素。早期来自多伦多肾小球肾炎登记处的一项对542例IgA肾病患者的研究表明,当平均每日蛋白尿>1 g时,患者的预后明显变差。这一阈值随后被纳入国际指南和临床试验的纳入标准。一项对13项对照试验的荟萃分析也显示,早期(9个月)蛋白尿的减少与血清肌酐翻倍、肾衰竭或死亡的复合结局风险降低密切相关。
基于这些研究结果,美国食品药品监督管理局(FDA)和欧洲药品管理局(EMA)等监管机构认可将蛋白尿减少作为评估治疗对肾衰竭进展影响的替代终点,并以此为依据加速批准新的治疗方法,这极大地改变了IgA肾病的临床试验格局。
Faucon等人在瑞典肾脏登记处进行的一项大规模研究纳入了1269例成年IgA肾病患者,研究发现,与<0.3 g/d相比,时间平均尿白蛋白与肌酐比值(UACR)升高与主要不良肾脏事件(MAKE,包括肾脏替代治疗和估计肾小球滤过率下降超过30%)之间存在显著关联。即便UACR处于0.3~1.0 g/g这一以往认为风险较低的范围,患者发生不良肾脏事件的风险依然较高。而且,任何水平UACR的降低都与更好的肾脏预后相关,无论基线值如何。
英国肾脏罕见疾病(RaDaR)登记处的数据也支持这一结论。该研究纳入了2299例成人和140例儿童IgA肾病患者,结果显示,即使是蛋白尿水平<1 g/d的患者,也有相当大的肾衰竭风险。其中,时间平均蛋白尿在0.44~0.88 g/g的患者,约30%在确诊后10年内发展为肾衰竭;时间平均蛋白尿<0.44 g/g的患者,约20%在10年内发展为肾衰竭。这些研究共同强调了重新思考IgA肾病蛋白尿目标和长期风险评估的必要性。
三、白蛋白尿在IgA肾病中的应用现状
在大多数肾脏疾病(包括IgA肾病)中,白蛋白是尿液中含量最丰富的蛋白质。然而,在IgA肾病以及其他肾小球疾病中,白蛋白尿作为预后风险因素的报道并不常见。
在糖尿病肾病中,白蛋白尿作为筛查指标、疾病进展和心血管疾病预后风险因素的作用已得到充分证实。但在IgA肾病领域,由于大多数临床试验以蛋白尿而非白蛋白尿作为纳入标准和主要终点,短期内白蛋白尿不太可能广泛取代蛋白尿的测量。
虽然尿液中的总蛋白和白蛋白密切相关,但它们所关联的风险可能并不完全相同。非选择性蛋白尿(即含有免疫球蛋白等高分子量蛋白质的蛋白尿)在IgA肾病中预示着更差的预后。此外,Gd-IgA1的尿排泄意义尚未完全明确,但它可能在IgA肾病导致的肾小管间质纤维化中发挥特定作用。
目前,学术界和产业界正在美国肾脏基金会的推动下,共同系统评估和比较了在包括IgA肾病在内的各种病因所致CKD患者中,测量尿蛋白(白蛋白尿与蛋白尿)的最佳方法,涉及CKD的诊断、预后评估、疾病进展监测以及现有和新疗法的药物疗效评估等方面(图1)。

图1. 探索蛋白尿或白蛋白尿在IgA肾病中的应用
此外,蛋白尿和白蛋白尿的测量准确性会受到多种因素的影响。在临床试验中,目前的金标准是测量24小时尿蛋白与肌酐比值,这种方法可以最大程度减少蛋白尿排泄的昼夜变化,并降低 24小时样本收集时间差异带来的误差。但24小时尿液收集过程繁琐,患者依从性差,常导致收集不准确。而且,蛋白尿(和白蛋白尿)并非疾病活动的特异性指标,它可能由多种原因引起,如肾小球高滤过、慢性肾小球瘢痕形成、足细胞损伤等。
四、新型疗法与生物标志物的探索
随着针对IgA肾病的新型疗法不断开发,包括针对黏膜免疫系统、B细胞、补体系统和内皮素系统的疗法,如何确定个体患者对特定疗法的反应成为临床亟待解决的问题。目前,除了白蛋白尿、蛋白尿和eGFR 外,迫切需要可靠的生物标志物来指导治疗选择。当前的临床试验正在收集生物样本库样本,通过比较对特定疗法有反应和无反应患者的生物标志物谱差异,可能会发现有用的生物标志物。
新开发的疗法可能通过不同机制影响白蛋白尿和蛋白尿,如通过血流动力学变化、直接稳定足细胞细胞骨架、减少肾小球炎症或减少Gd-IgA1的产生和肾小球沉积等。因此,评估这些新型疗法下白蛋白尿、蛋白尿与长期预后之间的关系至关重要。
国际IgA肾病风险预测工具利用八个变量来确定肾活检后7年内eGFR下降50%或发展为肾衰竭的风险,但该工具在确定治疗选择和筛选高风险肾功能下降患者用于临床试验方面尚未得到验证,相关研究仍在进行中。新型生物标志物,如肾脏微小RNA,可能有助于进一步完善风险预测工具。
五、总结
越来越多的研究不断证实,即使是低水平的白蛋白尿和蛋白尿,IgA肾病患者也存在显著的肾功能下降风险。以往认为只有蛋白尿大于1 g/d的IgA肾病患者才会有长期进行性肾脏疾病风险的观念正在改变。如果待白蛋白尿和蛋白尿水平升高才进行治疗,此时肾小球损伤可能已经形成,长期来看不太可能获得最佳治疗效果。因此,未来的IgA肾病临床试验和真实世界研究应关注早期干预是否能带来长期益处。通过疾病登记处跟踪患者的长期预后,是下一步研究的合理方向。这将有助于更全面地了解IgA肾病的疾病进程,为制定更有效的治疗策略提供依据。
参考文献:Cheung CK, et al. Nephrol Dial Transplant. 2024 Dec 20;40(1):1-3. doi: 10.1093/ndt/gfae151.
- 推荐文章
IgA肾病当前的诊断困境及生物标志物的研究进展
传统 vs. 新型盐皮质激素拮抗剂:谁在护心伤肾?——基于近3万例患者的肾脏安全性大揭秘
患者小课堂|你、我、他,谁更容易患肾脏病?一文速览
病例分享 | 20多岁冶金厂年轻小伙子咳嗽咯血,居然是这种罕见且凶险的肾病在捣乱!
氟氢可的松治疗成功纠正他克莫司诱导的低钠血症病例
世界睡眠日特别提醒!如何应对CKD患者的睡眠障碍
跟随国际IgA肾病联盟主席Jonathan Barratt教授,了解IgA肾病治疗最新进展——WCN 2025回顾
急性肾盂肾炎前瞻观察:哪些因素左右患者出院后的肾脏结局?
紧跟指南,护肾趁早!T2DM相关CKD治疗须与时俱进
肾域华章丨中大一院肾内科研究揭示IgA肾病伴肾病综合征患者的临床病理特征及与预后的关系
容易纠缠不清的病魔!泌尿系感染之肾盂肾炎,不容小觑
APRIL在IgA肾病治疗中的潜力
中国国医节 | 传承与创新:中西合璧挑战狼疮肾炎——黄芪的作用
蛋白尿与年轻人心搏骤停相关——CKD较严重者,风险更高
JASN|补体抑制剂治疗IgA肾病有望实现两个月给药一次?国际IgA肾病领军者Barratt教授最新研究揭晓
病例分享|不期而遇的困扰!丙肝患者短期内出现尿量减少,肌酐升高,警惕罕见的冷球蛋白血症肾病
2025年世界肾脏日:您的肾脏还好吗?早检查=保健康
ADPKD患者肾功能越差,疼痛频率越高,对睡眠的影响越显著
前沿进展|ORIGIN 2期研究结果重磅揭晓:阿塞西普长期治疗IgA肾病有效且安全
患者小课题|别让糖尿病伤了肾——如何早期发现糖尿病肾病
世界肾脏日丨早检查,保健康,拉紧心肾损伤警报线,优化T2DM相关CKD管理策略
Nature子刊|一文全解狼疮性肾炎相关CKD的管理理念与未来研究方向
狼疮性肾炎:突破传统,探索治疗新前沿
IgA肾病:IgA1免疫复合物的面面观
两款药物即将上市!FDA批准呋塞米注射液用于治疗CKD水肿;接受Obinutuzumab治疗狼疮肾炎的补充许可申请
慢性肾脏病患者的“症状关卡”,如何巧妙通关?
“心”感染,“肾”也跟着坏掉?感染性心内膜炎相关性肾炎,究竟是怎么一回事儿?
CKD相关心肌病的早期诊断与规范治疗
睡眠质量差,血液透析患者的“隐形杀手”!
WCN中国之声 | 郝传明教授:低氧诱导因子脯氨酰羟化酶抑制剂在慢性肾脏病贫血治疗中的两面性
探索替尔泊肽在肾脏疾病中的双重激动作用:GLP-1激动剂与潜在GIP介导的获益
什么是CKD相关心肌病?
IgA肾病的新兴疗法与当前争议
警惕!应用噻嗪类利尿剂后出现早期低钠血症,死亡风险或将大幅攀升!
高强度间歇训练显著降低老年人肾功能快速下降风险
指南共识 | 2024 ACR狼疮肾炎诊疗指南更新解读:从序贯治疗到联合免疫靶向的范式转变
病例分享丨中年男子3个月内肾功能快速恶化,原因究竟为何般?这种临床危重症,值得警惕
前沿进展丨常染色体显性多囊肾病患者的肾脏非线性生长模式与不良预后密切相关
糖衣炮弹下的肾脏危机!糖尿病最常见、最严重的并发症之一——糖尿病肾脏疾病
患者小课堂| IgA 肾病:症状背后的真相与应对策略
NEJM丨伊普可泮治疗IgA肾病Ⅲ期临床研究APPLAUSE-IgAN结果揭晓
狼疮性肾炎:流行病学特征与发病机制的最新研究进展
Kidney360|从成像模式看中国ADPKD患者临床特征及肾脏结局走向
NDT丨蛋白尿还是白蛋白尿?IgA肾病风险预测的关键指标再评估
WCN 2025|非奈利酮早期起始,持续治疗对于最大化患者临床效益至关重要
对激素(全身或肠道释放型布地奈德)耐药的肾病综合征范围蛋白尿的IgA肾病:他克莫司能否作为替代药物?
WCN 2025|非奈利酮显著降低蛋白尿,且疗效与安全性不受肾切除术史影响
病例分享 | 血透老人多病共存,内环境如同“纸糊“!棘手局面,肾病科医师如何破局?
WCN 2025|非奈利酮在肾移植后患者中安全有效,值得进一步探索
患者小课堂丨肾虚、肾亏是慢性肾炎吗?
NEJM前沿速递|阿曲生坦治疗IgA肾病Ⅲ期ALIGN试验的中期分析结果正式见刊
微小病变肾病,肾病综合征的第三大原因!“微小”病变也不容忽视,及时准确诊疗很关键
奥妥珠单抗有效保护LN患者的肾功能,显著减少LN发作,还具有减少糖皮质激素使用的潜力:NOBILITY试验事后分析
CKJ|浆细胞与补体或许是MN的潜在治疗靶点
揭秘BAFF、APRIL在IgA肾病中的作用以及治疗研究进展
